こんにちは。すぎおかクリニック院長、杉岡です。
今日は、肥満に関するお話です。
最近、若い人での肥満者をよく見かけますよね。
血液検査などでは特に異常もないし、体調もよいことから肥満を改善せずに生活し続けるとどんなことが起こりうるのでしょうか?
肥満の人が早期に減量することによって、早期死亡のリスクが大幅に減少することが判明した研究報告がなされました。
肥満と早期減量
アメリカの研究 です。対象患者約2万人をおそよ10年追跡調査しています。
その結果、BMI30以上の肥満の人、そしてBMI25以上の過体重の人が中年期までに普通体重に減量できれば、早期死亡率が12.45減少することが判明しました。
この研究は、特に肥満者の多いアメリカからの報告ですので、日本人にどこまで当てはまるかは不明ですが、少なくとも若いうちから肥満状態を続けていると、中年期以降に大きな病気にかかりやすい、そのためには中年になってから体重コントロールを始めても、もはやリスクを減らすには間に合わない可能性も有るということです。
みなさんも、肥満を甘く見ないでくださいね
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:生活習慣病 | 肥満 | 論文
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、お薬の話です。
薬
お薬には良い面と悪い面があります。人によってもすぐに薬に頼る人もいれば、絶対薬は飲まないと決めている人もいます。
そのために我々医療者は、常にそれぞれの薬のメリットとデメリットをしっかり把握し、個人個人にあった薬を使っていく必要があります。
言い換えると、その人にとって薬を使ったほうがメリットが高いのか、デメリットが高いのか?を考えるということです。
心不全の薬
今日は、特に心不全について話をしたいと思います。心筋梗塞や拡張型心筋症、重度の弁膜症などが原因で心機能が相当低下してしまう人がいます。そのために心臓を的確に機能させるための薬の投与が必要になります。
これらのかたには明らかに薬のメリットが高くなります。
しかしながら、重症心不全の方に対しては薬を使っても心不全を繰り返してしまう、入退院を繰り返してしまう人がいます。安定した日常生活を送れなくなってしまう。そういった人たちに使える薬に難渋することがあります。
そんな中、心不全の方に対する今までと全く違う作用の薬が使えるようになりました。
ARNIと呼ばれるこの新しい薬を使ったことで、心臓血管死や心不全の入院が20%ほど低下したという報告も出ています。(PARADIGM-HF試験)
「Angiotensin-neprilysin inhibition versus enalapril in heart failure」
今後、このような効果の高い薬を、効果が望まれる患者さんに使用することで、より多くのかたにお役立ていただければと思います。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:心不全 | 心筋梗塞 | 心臓血管病 | 狭心症
マスクで手指経由の感染を防ぐ
2020年9月15日
こんにちは。すぎおかクリニック院長、杉岡です。
ウイルス感染は、手指についたウイルスを顔に持っていくことで、粘膜を介して感染してしまう、とよく言われています。
つまり、顔を触る行為が新型コロナウイルス感染症(COVID-19)の感染拡大に影響を及ぼしている可能性があるということです。
マスクの効用に、そもそも手指で顔に触れてしまう行為をへらす効果があるのではないか?という研究 がイランでなされました。
「Face touching in the time of COVID-19 in Shiraz, Iran」
約1000人を対象に観察したところ、
92%は1時間に1回は顔に触れていた。
1時間あたりの平均接触回数はなんと約10回。
マスクをしないことで、マスクをしているグループと比べると、顔への接触頻度は1.5倍高いことが判明しました。
マスクにこんな効用もあったんですね。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:新形コロナウイルス | 論文
コレステロール低下薬とCOVID-19
2020年9月9日
こんにちは。すぎおかクリニック院長、杉岡です。
コレステロール低下薬としてよくつかわれている「スタチン製剤」が、新型コロナウイルスに対してどんな影響を及ぼすのでしょうか?
コレステロール低下薬とコロナウイルス
最近、このスタチン製剤が新型コロナウイルスの重症化を予防するかもしれない、という報告 がありました。
「Meta-analysis of Effect of Statins in Patients with COVID-19」
8,990例のCOVID-19患者を対象とした4つの研究を後ろ向きに解析しています。
この研究から言えること
スタチンに関するCOVID-19への影響に関しては、未だ確立していないというところです。
炎症反応の進行や肺損傷に対し保護的な役割を果たすというものと、逆に重症化やサイトカインストームに影響を及ぼすもの、という話も出ています。
今後のさらなる研究結果がまたれるところです。
スタチン製剤を服用されている方は、やみくもに情報に流されず、一喜一憂せず、基礎疾患へのケアを最優先してください。
慌ててスタチン製剤を中止することで、狭心症や心筋梗塞などの心臓血管病のリスクが跳ね上がる人がいますので。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:心筋梗塞 | 心臓血管病 | 新型コロナウイルス | 狭心症 | 生活習慣病 | 脂質異常症
こんにちは。すぎおかクリニック院長、杉岡です。
一般的に、加齢とともに血糖値があがってしまうために、狭心症や心筋梗塞などの循環器疾患リスクが加齢により増えてしまうと言われています。
でも年をとったから循環器疾患になってしまっても仕方ない、とあきらめるのはもったいないです。
加齢と血糖と心臓病
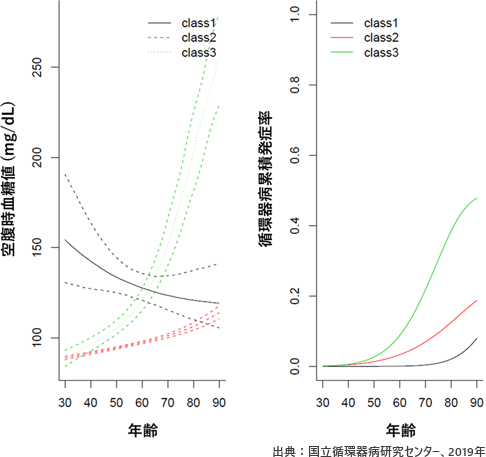
加齢とともに空腹時血糖値が大きく上昇するグループでは循環器病累積発症率が高い一方で、中年時に血糖値が高くてもその後適切にコントロールできたグループでは発症率が低くなった、という研究結果が国立循環器病センターから報告 されました。
「Longitudinal Trajectories of Fasting Plasma Glucose and Risks of Cardiovascular Diseases in Middle Age to Elderly People Within the General Japanese Population: The Suita Study」
この研究では3つのグループに分けて研究が行われました。
(1)中年期の血糖値は高いがその後適切にコントロールされた群、
(2)中年期から血糖値が緩やかに上昇する群、
(3)中年期から老年期に血糖値が急上昇する群
この3つのグループでの循環器病累積発症率は、(1)のグループが最も低く、順に(2)、(3)と上昇シていました。
何歳になっても、空腹時血糖値をしっかりコントロールすることで、循環器疾患の抑制はいくらでもできる、ということですね。
もう年だから好きなもの食べてやる、甘いものどんどん食べるぞ、という考えは間違っていますよ。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:心筋梗塞 | 心臓病 | 狭心症 | 糖尿病
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、むくみ(下腿浮腫)についてのお話です。
むくみの種類と鑑別診断
むくみを訴えて多くの患者さんが当院にも来院されます。
むくみはあらゆる原因で発症します。
例えば、肝臓や腎臓の内臓障害によるもの。
心臓の機能が低下して、心不全を起こすともちろんむくみが生じやすくなります。
下肢に血栓が生じて血管がつまってしまう深部静脈血栓症でもむくみが出現します。
それ以外に、タンパク質不足などの低栄養、貧血、甲状腺機能異常でもむくみは出現しますし、
運動不足や長時間の立位・座位でも生じます。
そして、このむくみ、薬の副作用によって生じることがあります。
薬の副作用でむくむ
一番典型的にむくみの副作用をおこしやすい薬が降圧剤です。
一般的に降圧剤は、手足の血管を拡張させることで血圧を低下させます。
そのさいに、下肢の血管も拡張するので、むくみが生じやすくなるのです。
代表的な降圧剤であるカルシウム拮抗剤というタイプの薬で時折むくみを見かけます。
ただ、これを聞いてすぐに降圧剤を中止するのは危険です。
というのも、薬を中止した途端に血圧が急上昇するケースが多いからです。
薬には副作用が出ることもありますが、薬によって生じるメリットもたくさんあるのです。
もし、むくみが出現したときに薬の副作用が心配な場合は、是非かかりつけの医師に相談するか、循環器の専門医に相談することをおすすめいたします。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:むくみ | 心不全 | 心臓血管病 | 深部静脈血栓症 | 薬 | 高血圧
肥満はCOVID-19を重症化させる
2020年8月31日
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、肥満と新型コロナウイルスとの関係についてです。
以前から、重度の肥満(BMI40以上)では新型コロナウイルスが重症化しやすい、という方向はでていたものの、重度ではない肥満が新型コロナウイルスで重症化させるかどうか、はっきりとしていませんでした。
肥満とコロナウイルス
イタリアの研究チームから、BMI30~34.9の肥満でも、新型コロナウイルスに罹患すると重症化の恐れがあることが報告 されました。
「How important is obesity as a risk factor for respiratory failure, intensive care admission and death in hospitalised COVID-19 patients? Results from a single Italian centre」
その結果、BMI30以上の人の半数以上が呼吸不全をおこし、約3割の方が1ヶ月以内に亡くなられていました。
BMI30~34.9のかたで、呼吸不全のリスクは2.3倍、ICUへの入室リスクは4.96倍でした。
この研究からいえること
肥満は一種の慢性炎症状態と考えられ、免疫能自体が低下している可能性が指摘されています。
しかも、肥満のかたは、比較的高率に高血圧や糖尿病などの生活習慣病を(コロナウイルス増悪因子)を合併していることもあり、肥満の方は慎重に体重を落としていく必要が改めて大切であると考えられます。
高血圧、脂質異常症、糖尿病などの生活習慣病は、新型コロナウイルスの重症化の懸念だけでなく、動脈硬化に伴う狭心症などの心臓病リスクも高めてしまいます。
ぜひとも、自分の生活習慣、ライフスタイル飲み直しをしてみてくださいね。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:動脈硬化 | 新型コロナウイルス | 生活習慣病 | 糖尿病 | 肥満 | 高血圧
高血圧が脳血管にダメージを与える
2020年8月29日
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『高血圧と脳血管』についてのお話です。
高血圧と脳
高血圧によって脳卒中やアルツハイマー病のリスクが高まることはよく知られています。
ただ、実際は脳卒中を起こしていなくても脳の小さな血管が出血したり、梗塞を起こしているかもしれません。
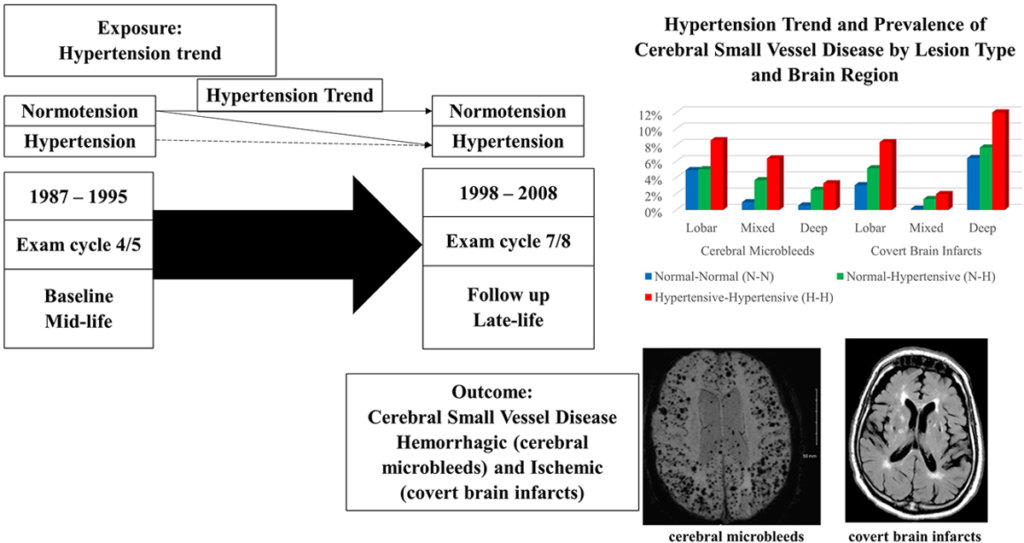
今回、高血圧が脳の小血管に対するダメージを調べた研究が報告 されました。
高血圧と脳の小血管ダメージ
『Mid to Late Life Hypertension Trends and Cerebral Small Vessel Disease in the Framingham Heart Study』
この研究の結果によると、高血圧の罹病期間が長い人ほど、脳の小血管病を起こしやすいことが判明しました。
この研究から言えることは、高血圧の治療を早期に開始すれば脳小血管病の発症を抑制できる可能性があるということ、そしてそれによって認知症や脳卒中を防ぐことができるかもしれないということです。
あなたの血圧は高くないですか?
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:動脈硬化 | 心臓血管病 | 生活習慣病 | 脳卒中 | 高血圧
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『心房細動と燃え尽き症候群』についてのお話です。
不整脈と疲労
疲労困憊や燃え尽き症候群(バーンアウト)を起こすような人では、心房細動と呼ばれる不整脈の危険性が高くなる、という論文 が発表されました。
『Associations of anger, vital exhaustion, anti-depressant use, and poor social ties with incident atrial fibrillation: The Atherosclerosis Risk in Communities Study』
燃え尽き症候群のような状態になると、体内の炎症反応の上昇や、ストレス反応の増強が起こると言われています。
このようなバーンアウトの人は、バーンアウトが全くない人に比べ、心房細動のリスクが20%も高くなることが判明しました。
心の状態と心臓の状態は強く関連しており、精神的なストレス下にあるとき、心臓は異常なリズム、つまり心房細動で反応することがあるということを示唆していると思われます。
心臓の病気は強くストレスや疲労の影響を受けます。今回のような心房細動という不整脈以外にも狭心症や心筋梗塞など、ストレスに影響を受けやすい心臓の疾患はいくつもあります。
ストレスを感じている人は、無理をしすぎて燃え尽き症候群にならないよう、頑張りすぎないよう、無理をしすぎないよう、調節が大事です。何事もやりすぎは禁物ですね。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:不整脈 | 心房細動 | 心筋梗塞 | 心臓病 | 狭心症 | 生活習慣病 | 虚血性心疾患 | 論文
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、心不全に関する全般的なお話です。
心不全とは?
心不全という病気は、心臓のポンプ機能が何らかの原因によって低下してしまい、全身に十分な血液が循環していない状態を指します。
心不全の原因としては様々ですが、狭心症や心筋梗塞などの虚血性心疾患、高血圧、僧帽弁や大動脈弁などの異常による弁膜症、肥大型心筋症や拡張型心筋症、など存在します。
また心臓に起因しない2次的な心不全もあります。例えば貧血や甲状腺機能亢進症が原因で心不全を発症することもあります。
心不全の治療
治療薬もそのかたの状態によって大きくかわります。
たとえば入院を必要とするような急性心不全と、慢性的に経過を診ていく慢性心不全なのかによっても使う薬は変わってきます。
代表的な薬には、体内の水分を体外に排出しやすくする利尿剤、血管を広げる血管拡張剤、心筋の収縮力を強化する強心剤などがあります。最近は、さらに新薬 が発売されたりもしています。
心不全の治療、投薬内容、受診間隔などは患者さんの状態によって全くかわってきます。
心不全の予防
ここが一番重要です。
心不全が悪化してくると、急に呼吸困難が出現して救急車で担ぎ込まれることも珍しくありません。
そのために、普段から心不全の軽微な前兆を見逃さないこと、そして定期的な検査をしっかりと行うことが必要です。
定期検査としては例えばレントゲン検査で心臓が大きくなっていないか?胸水は溜まってないか?
血液検査で心不全の指標となるNTProBNPの値に変化はないか?電解質異常はないか?
そして、心臓エコーの検査で心臓の収縮力は低下してないか?弁の狭窄や逆流は進行していないか?
心電図で不整脈はでていないか?
そういった総合的なアプローチが大切です。
特に、高血圧や糖尿病、脂質異常症などの生活習慣病を抱えている人は、心不全をおこしやすい素因を持っていると言えます。
もし、心不全のような症状がでていなくても、自分の心臓は問題ないのか?是非定期チェックを受けることをおすすめします。
心臓や血管の動脈硬化が心配なかたへ、当院では血管ドッグ を行っています。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
タグ:動脈硬化 | 心不全 | 心筋梗塞 | 心臓病 | 狭心症 | 生活習慣病