船橋で内科・循環器内科なら、すぎおかクリニックへ


〒273-0866 千葉県船橋市夏見台3-9-25Google Map
こんにちは。船橋市の内科、循環器内科、心臓内科、糖尿病内科のすぎおかクリニック理事長の杉岡です。
今日のテーマは、「運動とカロリー制限と血管」です。

そもそも心臓血管病の予防、狭心症や心筋梗塞、心不全の予防に食事や運動が欠かせないことはご存知だと思います。しかしながら実際にどの程度の運動を普段から心がけ、どの程度まで食事に気を使うと効果があるのか、までははっきりしていないところです。
かんたんに言うと、頑張りすぎないでも硬化がでる食事や運動はどの程度なのか?です。
今回、Circulationというアメリカの一流誌にある一つの答えが出されましたので、今日はこの論文をご紹介します。
アメリカのWake Forest School of Medicine老年学・老年医学分野のTina Brinkley氏らの研究チームは今回、65〜79歳の肥満者160人を対象に、運動とカロリー制限の組み合わせが動脈硬化にどんな影響を及ぼすかを調べました。
運動の内容は、最大心拍数の65〜70%を維持した状態でトレッドミルを使い、1回30分間、週に4回行うというものです。それに加えてグループをわけ、一つは運動のみのグループ、もう一つは運動に加えて1日あたりのカロリーを200kcal減らす食事に変更しました。
その結果、20週間後には運動のみのグループは体重が1.66kgの減少にとどまったのに対し、カロリー制限を加えたグループでは体重が8kgも減少したことに加え、大動脈の硬化度にも改善が見られたのです。
たった200kcalのカロリーコントロールと有酸素運動。これなら続けられると思いませんか?
当院は10月より船橋市夏見台に加え高根台院を開院します。
両院とも心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ循環器専門医資格を多くの医師が有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、管理栄養士、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
なお、心臓リハビリテーションは夏見台のみにて行います。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は『緑茶と心筋梗塞・脳卒中』についてお話します。

まずは心筋梗塞について簡単に復習をしてみましょう。心筋梗塞や狭心症という病気は、心臓に栄養を送っている血管、冠動脈が狭窄ないしは閉塞してしまい、十分な栄養が心筋に到達しない状態を指します。
特に、心筋梗塞の場合は冠動脈の突然の閉塞に伴い、心臓の筋肉が壊死してしまうことがあり、それがもとで不整脈は心原性ショック、心不全、そしてそれが致死的になることもあります。ですから如何に心筋梗塞を起こさないか、そして運悪く一度発症したとしても、どうしたら心筋梗塞の再発を防げるのか?そのために普段どんな生活を送るべきなのか?がとても重要になってきます。
心筋梗塞の殆どは動脈硬化、動脈硬化が起こる原因の殆どは生活習慣の問題です。高血圧やコレステロール、血糖、肥満、アルコール、喫煙、に対する注意はもちろんのこと、動脈硬化を抑制する可能性のある食材に目を向けることも大切です。
もちろん体に良いものは摂るけれども、体に悪いものも遠慮なく摂っていては意味がないですけど。
今回、日本の研究者たちが脳卒中や心筋梗塞御の再発に緑茶が有効という研究報告をされました。
この解析はJACC研究のデータを用いて行われました。1988~1990年に参加登録された40~79歳の4万6,213人を約18.5年追跡しています。
その結果、緑茶の摂取量は、脳卒中または心筋梗塞の既往のある方では、緑茶の摂取頻度が死亡率と逆相関することが判明しました。具体的には、脳卒中既往者では緑茶を飲まない群に比較し、1日に3~4杯飲む群の死亡が56%に減少、5~6杯飲む群では52%、7杯以上飲む群では38%(同0.20~0.71)でした。心筋梗塞既往のある方も同様で、1日に7杯以上飲む群は死亡リスクが47%に減少していました。一方、脳卒中や心筋梗塞の既往のない人では、緑茶摂取量と死亡リスクに有意な関連は認められませんでした。
緑茶に含まれているフラボノイドがこの様な結果をもたらしたのかもしれませんが、詳細までは不明です。
緑茶を多く飲む人と、そうでない習慣の人たちでは生活のリズムに大きな違いがある可能性も否定できません。
ただ、この結果を踏まえ、少なくとも普段の生活習慣に緑茶を積極的に取り入れてみることは悪いことではなさそうです。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ循環器専門医資格を多くの医師が有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、管理栄養士、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『心臓血管病と生活環境』についてです。

心臓病と一口に言ってもいろいろあります。狭心症や心筋梗塞、不整脈や心不全、弁膜症などなど。
心臓病の中には、拡張型心筋症に代表されるような原因不明の疾患もありますが、おおむね生活習慣の乱れが引き金になっています。生活習慣の乱れとは、例えば高血圧や脂質異常症、糖尿があります。これらは塩分や糖分のとりすぎ、偏食や過食で発症することが多いです。
そして、運動不足、飲酒、喫煙、そしてストレスなども心臓病の原因となってきます。
今、あげた心臓病の原因の中で、結構ストレスが絡むケースは非常に多く、以前こちらのブログでも書きましたが、怒りやすい人には心筋梗塞が多い、という論文もでているほどです。
しかしながら、ストレスが簡単にコントロールできればよいのですが、なかなか難しいことも多いですよね。
ストレスのコントロールを考えたときに、内的コントロールと外的コントロールという考え方があります。
内的コントロールとは、ストレスに対する自分の受け止め方や考え方、対処方法を変えていこうというもの。一方で外的コントロールは、自分の外面、周りの何かを変えることでストレスを減らしていこうというもの。
外的コントロールの中で、よく扱わるれるのが自分の周りの環境です。環境を変えることで人はストレスが増えることもあれば、軽減することもあります。
その環境を上手に変えていくことでストレスを減らし、結果的に心臓血管病になりにくくなっていくというわけです。
では、どんな環境が心臓病の確率を減らしてくれるのでしょうか?
今日はそんな環境と心臓病に関する論文をご紹介します。
緑のある空間が増えると、心血管病による死亡リスクが低下する可能性があるとする研究結果を、米マイアミ大学の研究チームが、今年の米国心臓協会学術集会(AHA Scientific Sessions 2020)で発表しました。
今回の発表は、緑の空間が大気の質を改善させることで、心血管病に良い影響を与えているのではないか?というものです。
大気中のPM2.5濃度や、正規化植生指数(NDVI)と心臓血管病による死亡リスクとの関連を検討しています。NDVIとは、衛星などから見た植物による光の反射の状態を指数化したもので、植物がどれくらい活性化しているかを示ものだそうです。そして緑が濃い場合、NDVIの値は大きくなるとのこと。
この研究の結果は、PM2.5濃度が増えるごとに心臓血管病による死亡率が上がり、一方でNDVIが増えるごとに、逆に心臓血管病による死亡率が減少していたのです。
つまり、緑が豊かな地域ほど大気の質がよく、結果的に心臓血管病に良い影響を及ぼしていたのです。
心臓発作の予防、そして再発を防ぐために有酸素運動が非常によいということは多くの研究結果から明らかになっており、一方で今回のように緑に触れることがさらに狭心症や心筋梗塞、心不全などの心臓発作を減らしてくれるかもしれないと期待できます。
ということは、私達は心臓病予防のために、そしてそもそも健康のために緑に触れている環境で運動をするということがベストなのではないか?と推測できます。
みなさんは、定期的に外に出て運動をしていますか?運動をしてないとしても、散歩がてら近くの緑を見に行っていますか?
ちなみに、心臓を鍛えるための有酸素運動の強さは心拍数(脈拍)でコントロール可能です。
(220-年齢)×0.65~0.70を目安に運動してみてくださいね。
詳しくは、以前の院長ブログのこの記事を御覧ください
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ循環器専門医資格を多くの医師が有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、管理栄養士、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『高齢者へのコレステロール低下薬投与の有効性』についてお話します。
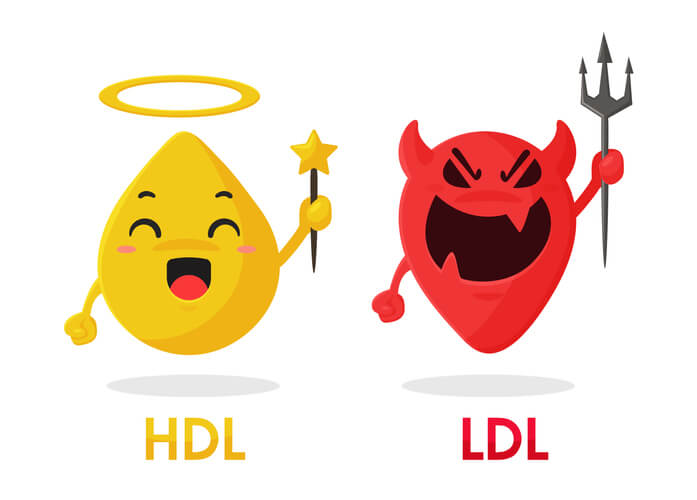
健康診断などで、コレステロールが高い指摘されたことがある方は多くいらっしゃると思います。
コレステロールは動脈硬化のプラーク形成の要因として槍玉に挙げられる一方、ホルモンの合成の原材料になるなど生命維持に欠かせないものでもあります。
御存知の通り、コレステロールには善玉のHDLコレステロールと、悪玉のLDLコレステロールが存在します。特に騒がれるのが、悪玉と呼ばれるLDLコレステロールです。
多くの研究からLDLコレステロールが高値を示すことが、心血管疾患の危険性が増加させると報告されています。
LDLコレステロール値にはある目標値が存在します。
以下は、日本動脈硬化学会のホームページに載っている脂質の表です。

これによると、LDLコレステロールが140mg/dlを超えると脂質異常と記載されています。
では次に、どんな人がどんなタイミングで脂質低下薬を使う必要があるのでしょうか?
ここで、1次予防と2次予防という考え方が必要になってきます。
1次予防とは、まだ狭心症や心筋梗塞などの心臓血管病に罹患したことがない人が心臓血管病と予防すること。
2次予防とは、心臓血管病に罹患したことがある人が再び心臓血管病にかからないように予防すること。
想像できると思いますが、1次予防よりも2次予防のほうがLDLコレステロールをしっかり下げておかないといけません。なぜならば心臓血管病の既往があるということは、LDLコレステロールが血管をつまらせた原因の一つと考えられる、だからこそしっかりとLDLコレステロールを下げないといけないと考えられるからです。
では、心臓血管病の既往がない人に、脂質低下薬は効果があるのでしょうか?LDLコレステロールがどこまで上昇したら飲み始める必要があるのか?
そして、特に高齢者への脂質低下薬内服による1次予防の効果はまだはっきりしていない部分があります。
最近、75歳以上のアメリカ退役軍人を対象に、スタチンと呼ばれる代表的なコレステロール低下薬が、心臓血管病の1次予防に有効かどうかの研究報告がなされ、研究の成果は、JAMA誌2020年7月7日号に掲載されました。
『Association of Statin Use With All-Cause and Cardiovascular Mortality in US Veterans 75 Years and Older.』
『75歳以上の米国退役軍人におけるスタチン使用と全死因および心血管死亡率との関連性』
32万6,981例(平均年齢81.1歳)が解析に含まれ、このうち試験期間中に5万7,178例(17.5%)が新たにスタチン治療を開始しています。平均フォローアップ期間は6.8年でした。
その結果、全死亡率がスタチン投与群で25%低下し、心血管死亡率も20%低下したことが判明しました。
一方で心筋梗塞や虚血性脳卒中の発生率には2群間で差を認めなかったものの、冠動脈バイパス術や冠動脈ステント術の血行再建治療を受けた数は、スタチン内服群で有意に減少していたとのことでした。
改めて研究結果から高齢者にスタチン投与は本当に必要と言えるか考えてみたいと思います。
多くの研究にいえることがありますが、研究には対象患者さんの背景の違いがあります。
今回の場合だと、アメリカ人へ効果が出たと言えることが、日本人にそのままあてはまるのか?
そして、生活習慣の背景も違います。
おそらく、今回の対象には多くの肥満者が含まれていることが容易に想像されますし、食生活もファーストフードなどの摂取頻度も多そうです。
ということは、高齢者の心臓血管病1次予防にスタチンが効果がある人はいる。しかし、あらゆる75歳以上の方にスタチンが必要なのか?に関しては今回の研究からは残念ながら読み取れないと思います。
基本的な生活習慣をしっかりとさせ、運動も定期的に行い、LDLコレステロールも定期的にチェックしながら動脈硬化が進行していないか?を医療機関などで定期的に検査する、ことが必要ですね。
動脈硬化の有無を見る上で、頸動脈エコー検査とABI(上肢下肢血圧測定)検査はとても有用ですので、受けられたことがない方は是非受けることをおすすめします。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ循環器専門医資格を複数の医師が有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『心不全』についてのお話をしようと思います。
心不全とは、心臓の機能が何らかの原因で低下してしまい、全身に十分な血液を送れなくなる状態です。
心臓の機能が低下する原因はたくさんあります。
例えば虚血性心疾患と呼ばれる病気。これは、冠動脈という心臓に栄養を送る血管が、動脈硬化などが原因で狭窄もしくは閉塞してしまい、心臓の筋肉が栄養不良(虚血)状態になっている病気です。
また、弁膜症も心不全の原因となります。
心臓には4つの弁がついており、心臓内の血流を潤滑にする役割があります。
しかし、弁が固くなったり、一部が断裂したり、などなどで弁の狭窄もしくは逆流が生じることがあります。
弁疾患が高度だと、心機能に影響を及ぼしてしまいます。
高血圧が原因で心不全を起こすこともあります。
肥大型心筋症や拡張型心筋症のような、心臓の筋肉に問題があって心臓機能が低下することもあります。
これ以外にも心不全の原因はたくさんあるのですが、専門的な話になってしまいますので、この話は別の機会に話したいと思います。
今は、心不全に対する治療法がどんどん進化しています。
薬剤の進化、心臓付近に埋め込む心臓補助の機械の進歩(デバイス)、これらはペースメーカー、ICD、CRTDがそれに当たります。心臓手術も格段に発展し、開胸しなくてもすむカテーテル治療もどんどん進んでいます。ステント留置にはじまり、TAVI、Mitral Clipなど・・・・。
言いたいことは、心不全の治療がどんどん進んだことにより、患者さんの高齢化が進んでいるということです。
年々、心不全の患者さんは増え続け、その状態はもはやパンデミックといわれ、『心不全パンデミック』という言葉さえ生まれています。
心不全パンデミックの状態になると、入院医療が必要な高齢心不全患者さんがどんどん増え、病院が患者さんを受け止めきれなくなる事態、つまり入院が必要でも入院できない状態が想定されること、また医療費が莫大にかかることなど、社会的な問題が起こる可能性も考えられます。
心不全パンデミックを防ぐ上で、いちばん大切なこと、それは心不全の兆候がでたらいかに早めに対処できるか?です。心不全はある日突然心不全を起こす人もいますが、徐々に徐々に心不全の状態にゆっくり悪化していく人も大勢います。この悪化の初期サインを見抜くことができれば心不全に伴う入院を回避することが可能となります。
心不全の初期サインにはどんなものがあるでしょうか?
典型的症状の一つに息切れ、があります。
しかし、息切れと言っても心不全の初期症状のみで出るわけではなく、肺疾患の場合、または高齢の場合、体力や筋力低下の場合、などプロの目からみた鑑別診断も必要となります。
また、むくみも心不全の初期症状の一つです。
心不全が悪化してくると、全身の水分を上手に腎臓から排出できなくなってくるため、体内に水分が蓄積してきます。その水分が下肢のたまったときに下肢のむくみとなります。そして、むくみと同時に体重も増加することが多く見られますので、むくみとともに体重増加があるか、をチェックする必要があります。
そして、むくみも同様に鑑別診断が必要です。
むくみを呈する疾患には、肝臓病、腎臓病、心臓病などの内臓障害以外に、貧血や甲状腺機能異常などでもでてくることがあります。
もう一つ、欠かせないこと、それは定期的に検査を行うことです。
心不全は、息切れなどの心不全症状が出現する前に、検査上で異常が見つかることがあります。
例えば心電図で不整脈が始まった、心臓エコー検査で心臓が以前より張ってきている、血液検査で心不全を示す数字(NTProBNP)が上昇してきている、などです。特に、心不全の既往がある方は定期的なこれらのチェックが絶対に必要となってきます。
最後に、心臓のリハビリ(心臓リハビリテーション)です。
狭心症や心筋梗塞、心臓手術、心不全などの心臓病を起こした方の多くが日常生活に不安を抱えています。
どれくらいの活動をしていいのか?どれくらいの活動をするべきなのか?心臓に無理をかけすぎて心不全がおきないか?などです。
心臓リハビリテーションは、心臓に一定の無理のない負荷、運動をして心臓を鍛えていくリハビリです。
特に、心不全の再発予防に心臓リハビリテーションは絶大な効果を発揮します。
心臓リハビリテーションとは、医療スタッフが付きそう監視型リハビリテーションです。個々人に合った運動量や心拍数を見ながら、その人の運動能力や心臓能力に最適な運動を病院内で行っていくタイプのもので、患者さんも医療者に見守られながら適切な運動ができるので、安心してリハビリが行なえます。
当院では、上述したエコー検査、心電図、心不全チェックの血液検査などがすべて揃っています。
ご希望のかたには心臓リハビリテーションも提供しています。
医師は循環器専門医が複数在籍していますので、心不全に限らず、循環器疾患でご相談事があればお気軽にご来院ください。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『心筋梗塞と怒りの関係』についてお話します。

J
心筋梗塞とは、心臓に栄養を送る血管「冠動脈」が閉塞してしまい、心臓の筋肉が壊死してしまう病気です。
冠動脈が詰まってしまう原因には動脈硬化があります。
動脈硬化の原因には、高血圧、脂質異常症、糖尿病、肥満、運動不足、などとともにストレスも原因となります。
心筋梗塞を予防するためには、いわゆる生活習慣病を防ぐための食事管理とともにストレス管理も重要になってきます。
今回、ストレスの代表格、怒りの感情が心筋梗塞の再発にどんな影響を及ぼしているのか?についての研究報告がなされましたので、お知らせいたします。
「Hostility predicts mortality but not recurrent acute coronary syndrome」
対象者の総数は2,321人、平均年齢は67歳、68%が男性でした。
不安・抑うつ・敵意の3項目があるかないかを質問表で聞き取り、57%に攻撃性が有ると判断されています。
その後、24ヶ月を追跡調査し、心筋梗塞の再発率が攻撃性性格の有無と関連があるか?を調査したのです。
その結果、攻撃性は明らかに心筋梗塞の再発率を上げる!という結果が得られたのです。
この論文の筆頭論者であるTracey Vitori氏は、次のように語っています。
攻撃性は性格特性の一つであり、皮肉っぽい、偏屈である、怒りやすい、短気である、激昂しやすいなどがこれに当てはまる。そして、攻撃性は、ある人の他者との関わり方で出現するものである、と。
心筋梗塞を予防するために、塩分を控えて血圧をあげない。脂質を控えてコレステロールをあげない。糖分を控えて糖尿病を防ぐ。運動や睡眠など規則正しい生活に心がける、そんな当たり前のこと以外に、もし攻撃的な言動や行動があるとしたら、そこに対してどう取り組んで行くべきか?ということも非常に大切だということがこの研究からわかりますね。
心筋梗塞の予防のため、心筋梗塞の合併症予防のためにもう一つ大事なことがあります。
それは、定期的に動脈硬化が起こってないか?心臓の機能が悪くなっていないか?を検査することです。
心筋梗塞後の心臓機能については、一番効果的な検査が心臓超音波検査です。残念なことに、多くの心筋梗塞の既往の有る方が、定期的に心臓超音波検査を受けていません。何も胸部症状がなくても、この大事な検査は欠かさないように心がけてください。
心筋梗塞は、心臓の血管・冠動脈が詰まってしまうものだ、という話を前半にしました。
この冠動脈は実は3本の血管から成り立っています。心筋梗塞を起こしたときは、この3本のうちの1本がつまってしまったことになります。そして、1本が詰まったということは、残り2本も今後詰まってしまう可能性、動脈硬化が進行してしまう可能性が有るのです。
冠動脈の動脈硬化、すなわち冠動脈の狭窄が進行していないか?これを簡便に見極める定期検査を必要になります。
それが心電図です。
しかし、健康診断などで行っている安静時心電図ではありません。
運動をしていただき、心電図をとるという運動負荷心電図が必須となります。
安静時の心電図をとっただけで安心してしまうのは早計なのです。
心筋梗塞は、心臓の冠動脈が動脈硬化で詰まってしまった病気。
しかし、動脈硬化は心臓だけに来るわけではない、ということはみなさんもわかりますよね。
心筋梗塞を起こした人は、脳血管の動脈硬化も進んでいる可能性もあるし、手足の血管が詰まっていることもあります。
首の血管に詰まりがないか、頸動脈エコーをおこなったり、足の血管につまりがないかABIという検査を行ったり。本当にやることはたくさんあるのです。
動脈硬化は心臓だけの病気ではありません。動脈硬化は全身病です。
普段の生活習慣に注意し、定期的な検査をうけ、そして攻撃的な行動をひかえる。
心筋梗塞を起こしたあとだからこそ気づく健康の大切さ、がきっと有ると思います。
もう一度、今の自分の生活を見直してみてくださいね。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
最近、動悸や胸痛の症状で来院される方が増えています。

狭心症などの虚血性心疾患や、不整脈などによる症状でいらっしゃる方も勿論いますが、
中には心臓の病気が全く見当たらない人も多く見かけます。
そういった人の中の多くは、何かしらの不安を抱えて病院にいらっしゃっています。
例えば、家庭環境の不安、職場の人間関係の不安、新型コロナウイルスに伴う社会変化に対する不安、
外出を控えるなど生活リズムが狂ったことによる不安、などなど。
ストレスは自律神経を緊張させ、動悸などの胸部不快を引き起こすことがよくあります。
不安に関わる胸部症状の場合、多くが運動など何か気が紛れることをしているときは症状がなく、一人でぼーっと座っているときなど安静時に出現するケースが良く見られます。
しかも、その症状は何時間または一日中と長く続くことがあります。
自分で感じる胸部症状がストレスなどによるものなのか?それとも不整脈などの心臓発作によるものなのか?自分では解決は難しいと思います。
心配であれば、一度循環器専門医の診察を受けることをおすすめします。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、お薬の話です。
お薬には良い面と悪い面があります。人によってもすぐに薬に頼る人もいれば、絶対薬は飲まないと決めている人もいます。
そのために我々医療者は、常にそれぞれの薬のメリットとデメリットをしっかり把握し、個人個人にあった薬を使っていく必要があります。
言い換えると、その人にとって薬を使ったほうがメリットが高いのか、デメリットが高いのか?を考えるということです。
今日は、特に心不全について話をしたいと思います。心筋梗塞や拡張型心筋症、重度の弁膜症などが原因で心機能が相当低下してしまう人がいます。そのために心臓を的確に機能させるための薬の投与が必要になります。
これらのかたには明らかに薬のメリットが高くなります。
しかしながら、重症心不全の方に対しては薬を使っても心不全を繰り返してしまう、入退院を繰り返してしまう人がいます。安定した日常生活を送れなくなってしまう。そういった人たちに使える薬に難渋することがあります。
そんな中、心不全の方に対する今までと全く違う作用の薬が使えるようになりました。
ARNIと呼ばれるこの新しい薬を使ったことで、心臓血管死や心不全の入院が20%ほど低下したという報告も出ています。(PARADIGM-HF試験)
「Angiotensin-neprilysin inhibition versus enalapril in heart failure」
今後、このような効果の高い薬を、効果が望まれる患者さんに使用することで、より多くのかたにお役立ていただければと思います。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
コレステロール低下薬としてよくつかわれている「スタチン製剤」が、新型コロナウイルスに対してどんな影響を及ぼすのでしょうか?

最近、このスタチン製剤が新型コロナウイルスの重症化を予防するかもしれない、という報告がありました。
「Meta-analysis of Effect of Statins in Patients with COVID-19」
8,990例のCOVID-19患者を対象とした4つの研究を後ろ向きに解析しています。
その結果、スタチン非使用者と比較して、スタチン使用者では死亡または重症化のリスクが30%も大幅に減少したという結果が得られたのです。
スタチンに関するCOVID-19への影響に関しては、未だ確立していないというところです。
炎症反応の進行や肺損傷に対し保護的な役割を果たすというものと、逆に重症化やサイトカインストームに影響を及ぼすもの、という話も出ています。
今後のさらなる研究結果がまたれるところです。
スタチン製剤を服用されている方は、やみくもに情報に流されず、一喜一憂せず、基礎疾患へのケアを最優先してください。
慌ててスタチン製剤を中止することで、狭心症や心筋梗塞などの心臓血管病のリスクが跳ね上がる人がいますので。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください