船橋で内科・循環器内科なら、すぎおかクリニックへ


〒273-0866 千葉県船橋市夏見台3-9-25Google Map
こんにちは。すぎおかクリニック院長、杉岡です。
今日のテーマは『メタボと心筋梗塞』です。

メタボとは、メタボリック症候群の略です。メタボリック症候群とは、内臓脂肪が多く肥満気味、それに加えて高血圧や脂質異常症などを合併している人たちのことを指します。
メタボリック症候群には診断基準というものがあります。
まずは必須項目として、腹部の肥満があり、男性腹囲85cm以上、女性腹囲90cm以上が対照になります。
続いて血圧が130/80mmHg以上、空腹時血糖110mg/dl以上、中性脂肪150mg/dl以上かつ/またはHDLコレステロール40mg/dl未満の2項目以上があてはまることが条件となります。
メタボリック症候群になると、動脈硬化が大幅に進行するといわれています。その理由は内臓肥満のもと、脂肪細胞にあります。内臓肥満をひきおこすと、肥満細胞からTNF-αと呼ばれる悪玉因子が分泌されます。これがインスリン抵抗性を引き上げ、糖尿病リスクを格段に引き上げます。これが糖尿病や動脈硬化のもとになるのです。
そのために狭心症や心筋梗塞を起こしやすくなります。そのほか、睡眠時無呼吸症候群や糖尿病のリスクも上がります。
それらを回避するために何よりも生活習慣のコントロールが大切になります。適切な体重管理、適度な運動や正しい食習慣、タバコやアルコールの制限、十分な睡眠、ストレス回避などが非常に大事になってきます。
メタボを放置し続けることによって、動脈硬化のリスク、糖尿病のリスク、心筋梗塞のリスクがどんどん上がっていきます。大きな発作、心筋梗塞などをおこしてからもっとやせておけば良かったと思っても時すでに遅し。早め早めの予防に心掛けましょうね。
メタボの人が動脈硬化を起こしているかどうかは、頸動脈エコーという首の血管を検査したり、CAVIという両手両足の血圧を同時に測る検査などで推測できます。気になる方は、是非一度すぎおかクリニックへご相談くださいね。
こんにちは。すぎおかクリニック院長、杉岡です。
今日のテーマは、過剰な興奮が心臓発作に関係があるか?というテーマです。

よくテレビドラマなので、すごく怒ったりしたときに心臓発作を起こしてしまうようなシーンをご覧になった方は多いと思います。でもあんな事って本当に起こりうることなんでしょうか?
というのも、心筋梗塞や狭心症の経験がある人だと特に注意する必要があるのでしょうか?
ここに、過剰な興奮が心臓発作に対してどんな影響を及ぼすのか?というとても興味深い研究発表(論文)をご紹介しますね。
2008年にNew England Journal of Medicineという超一流雑誌にある論文が掲載されました。これは、2006年にドイツで行われたワールドカップの最中に、ドイツ国民がどれほど心臓発作を起こしたのかという研究です。これによると、ワールドカップ中に心臓発作を起こした人は4279人。通常期間の心臓発作の人数と比較してなんと2.66倍だったというのです!
しかも、男性だけにかぎるとその数は3.26倍。そしてその半分が心臓発作の既往がある方だったのです。
このように通常では経験しえないような過剰な興奮を体験すると、心臓に強い負担がかかることがわかります。一方で、心臓発作を起こした人は、心臓を過保護にし過ぎて全然動かない、運動しないようなことだと逆に心臓発作がふえるという報告もあります。
心臓を適切に守り、鍛えるためには適度なストレスが必要ということですね。
心筋梗塞や狭心症、心不全を起こした人で多くの人が過剰に心臓を心配し、十分な運動ができない方がいらっしゃいます。
そういう人におすすめの方法が、心臓リハビリテーションです。
心臓リハビリテーションとは、血圧計や心拍モニターを装着しながら医療スタッフの監視のもと適切な運動(エルゴメーターやトレッドミル)をしていただくというものです。これを行うことで、心臓が定期的に適切な負荷を安全にかけることができ、心臓発作の再発率を大幅に減らすことが期待できます。
当院でも、心筋梗塞や心不全などの方を対象に多くの方にこの心臓リハビリテーションを行っています。
心臓が心配で運動がおろそかになっているひとは是非ご相談くださいね
こんにちは。すぎおかクリニック院長、杉岡です。
今日のテーマは『心筋梗塞とオメガ3』です。

オメガ3とはそもそも何なのでしょうか?オメガ3とは、簡単に言ってしまえば私たちが普段口にするいろいろな油、その中にはいろいろなグループがあるのですが、オメガ3はそのグループの中の一つです。
油(脂肪酸)は、大きく飽和脂肪酸と不飽和脂肪酸に分かれ、さらに不飽和脂肪酸が一価不飽和脂肪酸と多価不飽和脂肪酸に分かれます。オメガ3は、多価不飽和脂肪酸に分類されます。
オメガ3はとても体に良い、というのは耳にしますが、いったい何がよいのでしょうか?
今日は特にオメガ3の心筋梗塞における効果について少しお伝えします
アメリカ心臓病学会誌というとてもとても有名な雑誌があります。ここでは世界中の心臓血管病に関する先進データ、論文が掲載されています。
その中で2015年には発表された論文を一つご紹介します。
心筋梗塞を起こすと、ある後遺症が残ることがあります。その一つが心臓りモデリングと呼ばれるものです。これは、心筋梗塞の影響で壊死してしまった心臓の筋肉が線維化、そして変性していく過程で必要以上に心臓が広がってしまうというものです。広がりすぎた心臓は、自分でコントロールすることが難しくなり、容易に心筋梗塞後の心不全は不整脈を起こしやすくなります。
この論文では、358人の心筋梗塞患者さんに対し、オメガ3を服用したグループと服用しないグループで分けて追跡調査をしたところ、なんと6か月後にオメガ3を服用していたグループの心筋りモデリング(心臓の不必要な拡大)を抑えていたというのです。
オメガ3と言えば、血液サラサラというイメージがありましたがこんな効果もあったとは驚きです。
心筋梗塞を起こしたかたも、幸いまだ心臓発作を起こしてない方も、ぜひオメガ3、良質な油を普段から摂取することに心掛けましょう
こんにちは。すぎおかクリニック院長、杉岡です。
心臓の病気や動脈硬化を見極めるにはいろいろな検査があります。今回は、その中でも『運動負荷心電図』についてお話したいと思います。
運動負荷心電図と心電図の違いとは?これは文字通り、運動した状態の心電図を調べるか、安静の状態での心電図を調べるか、の差です。
たいていの健康診断などでお行われている心電図は安静時心電図でしょう。ところが、心臓病や生活習慣病などに伴う動脈硬化などは、安静時心電図のみでは見逃してしまうケースが多々あります。
ではなぜ、運動負荷心電図が必要なのでしょうか?
心臓はどんな時に負荷がかかると思いますか?それはまさに心臓を使っているとき、言い換えれば運動をしているときですよね。逆に安静時はもっとも心臓が休んでいるときとも言えます。心臓に再重症な病気がおきた時、たとえば心筋梗塞などがおきると安静にしていようが運動していようが心臓には過大な負荷がかかっています。そんな時は、安静時心電図でも以上が出るでしょう。
ところが、狭心症のように一定の負荷がかかったときにのみ異常が出てくる病気があるのです。多くの心筋梗塞(心臓の血管が詰まった状態)は狭心症という心臓に栄養を送る血管が狭くなった状態を経過して初めて心筋梗塞というケースに移行します。(もちろん突然に発症する方もいますが・・・)
心筋梗塞は命に関わる病気です。ですから、心臓の状態が狭心症という状況の時に発見してあげることが心筋梗塞の予防、と突然死の予防に役立つということなのです。
特に、高血圧、高コレステロール、高中性脂肪、糖尿病、肥満、など生活習慣病を持っている方は動脈硬化が進みやすいです。つまり、心臓の血管が狭くなりやすいということです。
まずは心筋梗塞や狭心症の既往がある人。以前、心臓にステントを入れたことがある方などは絶対に定期的な運動負荷心電図を受けるべきです。そして、生活習慣病を持っている方。その中でも糖尿病を持っている方は心臓発作時の痛み、いわゆる胸痛を感じないことが多いのです。そして知らないうちに狭心症が進行することになります。もし、あなたが生活習慣病や糖尿病を持病としてもっているならば、運動負荷心電図を受けてみることが必要です。
運動負荷心電図は不整脈の精密検査としても役立ちます。そのひとが持っている不整脈が運動によって増えるのか?それとも減るのか?それを見ることで、その方の日常生活の範囲を制限しなければいけないか、などを決めることに役立ちます。
運動負荷心電図にもいくつかの種類があります。一つ目がマスター運動負荷。これは表彰台のような階段を何往復も運動していただく検査です。二つ目がエルゴメーター。これは自転車をこいでいただく検査で、検査中常に心電図や血圧計を装着しながらできる検査なので、より精密に経過がわかります。これはトレッドミル検査というものでも代用できます。
すぎおかクリニックでは、マスター運動負荷心電図装置2台と、エルゴメーター装置を用意しています。
心臓病や動脈硬化が心配であれば、是非一度検査を受けられてください。
御遠慮なくご相談くださいね。
こんにちは~。船橋市の内科、循環器内科、心臓内科、糖尿病内科のすぎおかクリニック院長、杉岡です。
今日は、みなさんがよく耳にする言葉、狭心症と心筋梗塞の違いについてお話ししますね。
狭心症って何?心筋梗塞って何? 何が違うの? そんな話をしていきましょう。
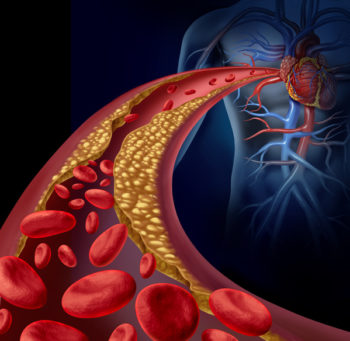
この病気はどちらも心臓に栄養を送る血管(冠動脈)の病気ということで一致します。心臓には、その周りに冠動脈と呼ばれる血管があり、心臓が正常に動くように栄養を与えています。
しかし、年齢に伴う動脈硬化だったり、ストレス過剰に伴う冠動脈の痙攣(攣縮)が原因で冠動脈が狭くなったり、詰まってきたりするのです。
そうすると、心臓の筋肉には十分な栄養が行き渡らなくなり、何かの拍子に胸が痛い、苦しい、と言った症状が出ることになります。
この二つの病気の根本的な原因はほぼ同じです。簡単にいえば、冠動脈がどの程度まで狭くなってしまったか?心臓の筋肉がどの程度ダメージを受けたか、で狭心症か心筋梗塞かが決まってきます。
狭心症は、冠動脈が狭くなって来たり、閉塞を起こしていても、心臓の筋肉にはダメージを受けていない状態を指します。
一方、心筋梗塞は冠動脈が詰まってしまったせいで、心臓の筋肉絵の栄養が完全に遮断された結果、心臓の筋肉(心筋)が壊死してしまう状態を指します。
ですから、壊死の大きさによっては心臓の機能が非常に低下したり、場合によっては命に関わる事態となります。
どちらの病気も心臓の血管(冠動脈)に問題があるわけです。ですからこの冠動脈を治療し、広げ、再度心筋への血流を回復させてやることがなによりも大事になります。
治療法としては、薬物用法、ステント留置方法、状況がシビアであればバイパス手術が選択されることもあります。
これは、日常の生活習慣をいかにあらためるか、にかかってきます。塩分の取りすぎによる血圧上昇、糖分とりすぎによる糖尿、カロリー過多や運動不足に伴う肥満、メタボ。睡眠不足、食事の偏り、ストレスなども病気の原因になりますので、普段の生活を是非一度振り返ってみてくださいね。
すぎおかクリニックでは、船橋市をはじめ、市川市、鎌ヶ谷市、習志野市、などの船橋近隣にお住いの方の狭心症、心筋梗塞の患者さんを多数拝見しております。
狭心症、心筋梗塞は普段の管理、再発予防、定期的な検査がとても重要です。
なにか気になることがあれば、いつでもご相談くださいね。
こんにちは! 船橋市の内科、循環器内科、心臓内科、糖尿病内科のすぎおかクリニック院長、杉岡です。
今日のテーマは「心臓発作」です。

心臓発作という言葉は、テレビなどでよく使われる言葉ですので、多くの方は聞いたことがあることと思います。しかし、私たち循環器専門医の立場から考えると、この言葉は非常にあいまいな言葉です。
というのも、心臓発作の中には本当にたくさんの種類があるからです。
例えば、心筋梗塞や狭心症による心臓発作。心房細動や期外収縮などの不整脈に伴う心臓発作。弁膜症や高血圧、心筋症などの心機能低下を原因とする心臓発作など、数え上げるときりがありません。
もし、あなたがどこかの病院やクリニックで恐らく心臓発作でしょう、と診断されたとしたら? 残念ながらその診断は極めて不正確と言わざるを言えません。それは、先ほどお話したように心臓発作の種類がたくさんあるので、その病態、病状、原因、検査、治療法などに結びつかないからです。
もし、あなたが心臓発作があるから薬を飲んでるとおもっているなら、一度その原因の検査、またその薬が本当に正しいかをチェックする必要があります。
心臓の病気は、もし軽く見過ごされていたら大変なことになります。自分の心臓は軽い病気だから大丈夫、と思い込んでいたら、ある日突然に大きな本物の心臓発作が来る可能性があるのです。
心臓発作の検査にはいろいろあります。一つはまさに発作を起こしている最中の検査。この場合は迅速に検査、診察、そして治療の判断をしないと取り返しのつかないことになりかねません。当院でも、重症の心臓発作を起こしている方が来院されることがあります。その場合、クリニックでできる最善、最速の検査治療をしたうえで、必要があれば船橋市立医療センターや東京ベイ浦安市川医療センター、千葉西病院、船橋総合病院、船橋中央病院、徳洲会病院など、患者さんと相談のうえ、紹介、搬送をしています。
もうひとつは、発作を起こしていない場合。この場合は心臓発作の予防のために考えられる検査や治療を個々に応じて行っています。心臓エコー(心臓超音波検査)や心電図、運動負荷心電図、CAVI、専門的な血液検査などなど。
心臓発作を起こしたことのある方、その予防法を知らない方、ご家族のかたで大丈夫か不安なかた、一度循環器専門医のいるクリニックでの精査をお勧めします。もちろん当院では万全の態勢で皆様をお待ちしています。
こんにちは。船橋市の内科、循環器内科、心臓内科、糖尿病内科のすぎおかくりにっく院長、杉岡です。
今日は、最近いらしたある患者さんの話をします。
そのかたは、心筋梗塞という命を落とす可能性の高い重篤な病気でした。
このかたは、朝からむねがもやもやする症状が続き、午後になっても改善しないため来院されました。
それまで全く胸が苦しい、胸が痛いなどの症状がなかったのです。
来院された際に看護師が患者さんに違和感を感じ,、直ちに心電図をとったところ、心筋梗塞が疑われました。
そこで、次に血液の検査を行いました。心筋梗塞を起こすと、心臓に栄養が十分にいきわたらなくなるために、心臓の筋肉の一部が壊死(死んでしまう)してしまいます。
その、壊死したかけらが血液中を流れ出すことで、その成分を検査するというわけです。いわゆる心筋梗塞専用の血液検査ということです。
当院では、この血液検査を非常に大事と考えています。そのため、院内ですぐに血液検査の結果がでるように(だいたい10分位)迅速に検査をすすめています。
そして、やはり血液検査でも心筋梗塞が疑われます。
次に、心臓のエコー検査を行いました。 心筋梗塞を起こすと、心臓の一部の動きが低下してきます。
やはりこのかたも心臓の前の方の部分に動きの低下がみられました。
そこで間違いなく心筋梗塞の診断をつけられ、すぐに救命救急病院に搬送し、そのかたは一命をとりとめました。
心筋梗塞は、なんの前触れもなくある日突然やって来ることがあります。今まで、一度も胸が苦しい、痛いなどの症状がなかった人も、持続する胸の痛みが出たら躊躇せず、循環器内科の病院に受診することを強くお勧めします。
当院では女性の循環器専門医も在籍していますので、女性の方でも心配がありましたら遠慮なくお越しください。
また、当院の看護師も循環器を長く経験したエキスパートですし、心エコーのスペシャリストである検査技師もおります。
毎日チーム一丸で心臓病治療とその予防に全力であたっています。
ご自分のことでなくても、ご家族のことなど、ご心配があればお気軽に御相談下さいね。
心筋梗塞を甘く見ると命取りになります。
こんにちは。船橋市の内科、循環器内科、心臓内科、糖尿病内科のすぎおかクリニックの院長、杉岡です。
今日のテーマは「胸痛」です。
胸が痛い、と感じた場合、どんな病気が考えられるでしょうか?そしてその時どんな行動をとったらよいでしょうか?

胸痛を起こす病気はたくさんあります。もっとも危険で、素早い対処が必要な病気が急性心筋梗塞です。
急性心筋梗塞は、急激に尋常でない胸の痛みが出現します。冷や汗をかくほどの痛みで、嘔吐(吐く)ことを繰り返す方もいます。血圧が低下したり、合併した不整脈で命取りになることもありますので、一刻も早く病院を受診する必要があります。
心筋梗塞という、心臓の血管が急に詰まってしまう状態には至っていないものの、狭くなっている状態(狭窄)で胸痛が出ることがあります。これを狭心症と言います。
典型的な狭心症の場合は、軽労作での胸痛がよく見られます。たとえば、朝方会社に行く途中で歩いてると胸が痛くなる、などのパターンです。
狭心症の場合、血管が詰まっているわけではないので、心臓に何かしらの負荷がかかったときのみ、症状が出ることが多いです。
心臓以外でいうと、大動脈の病気で胸痛が出ることがあります。これは大動脈解離といって突然大動脈の壁が裂けてしまう病気で、素早い対応、治療が必要になります。
自然気胸という病気でも胸痛が出ることがあります。肺は、風船のようなものなのですが、この風船が何らかの原因で穴が開いてしまい、肺から空気が漏れてしまう病気です。
ほかにも心外膜炎、胸膜炎などウイルスによる炎症で胸痛が出ることもあります。
胸痛といった症状の場合、緊急を要する病気が含まれていることが多く、素早い見極めがとても大切になります。
胸が痛いな、この痛みは尋常ではないな、など気になった場合はお早めに循環器専門医を有する病院、クリニックへの受診をお勧めします。
こんにちは。すぎおかクリニック院長、杉岡です。
今回は、「バイパス手術」がテーマです。
バイパス手術とは、狭心症や心筋梗塞のような、虚血性心疾患の患者さんに対する治療法の一つです。
正確には冠動脈バイパス術(CABG)と言います。
動脈硬化などが原因で狭心症や心筋梗塞になると、心臓に栄養を送る血管(冠動脈)が狭窄(狭くなる)を起こしたり閉塞(詰まる)を起こしたりして、心臓に十分なな栄養を送れなくなります。
そこで、冠動脈を修復して血流を再開させる必要があるのですが、方法は大きく2つに分かれます。
ひとつめが、冠動脈をバルーンで拡張したり、金属の土管であるステントを留置する方法です。
冠動脈の狭窄がステントを留置できる場合、こちらの治療法が体への侵襲も低いためにこちらが選択されます。
しかし、冠動脈の狭窄があまりに多すぎる、複雑すぎる、病変がステント治療では危険性が高すぎるなどの場合は冠動脈バイパス術が選択されます。
バイパス術では詰まった心臓の血管の代わりに、自分のからだの他の血管から心臓へと、血管をいわば移植するような手術です。
使われる血管は、内胸動脈、橈骨動脈、大伏在静脈などが多いです。
以前と違い、最近は医療技術が大幅に発展し、バイパス手術のリスクもかなり少なくなりました。
狭心症や心筋梗塞は命に関わる病気ですから、何よりもしっかりと治療をする必要があります。
バイパス手術が成功しても、大事なことはそのあとの管理です。
バイパス手術を行っても、その後に糖尿病や高血圧などの生活習慣病のコントロールが悪かったり、定期的な冠動脈のチェックを行うような検査を怠ると、数年後にはバイパスが閉塞することも珍しくありません。
また、血管は冠動脈だけではありません。心臓の血管が詰まったひとは、足の血管が詰まったり、頭の血管が詰まったり、血管が詰まる病気が全身のいろいろな場所で起こることがあります。
決して治療が終わったからといって油断しないことがとても大事なのです。
すぎおかクリニックには、多くの冠動脈バイパス術を行った方が来院されています。すべてのひとに心臓の血管をはじめ、様々な定期チェックや生活指導を行い、再発防止につとめています。