船橋で内科・循環器内科なら、すぎおかクリニックへ


〒273-0866 千葉県船橋市夏見台3-9-25Google Map
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『心不全』についてのお話をしようと思います。
心不全とは、心臓の機能が何らかの原因で低下してしまい、全身に十分な血液を送れなくなる状態です。
心臓の機能が低下する原因はたくさんあります。
例えば虚血性心疾患と呼ばれる病気。これは、冠動脈という心臓に栄養を送る血管が、動脈硬化などが原因で狭窄もしくは閉塞してしまい、心臓の筋肉が栄養不良(虚血)状態になっている病気です。
また、弁膜症も心不全の原因となります。
心臓には4つの弁がついており、心臓内の血流を潤滑にする役割があります。
しかし、弁が固くなったり、一部が断裂したり、などなどで弁の狭窄もしくは逆流が生じることがあります。
弁疾患が高度だと、心機能に影響を及ぼしてしまいます。
高血圧が原因で心不全を起こすこともあります。
肥大型心筋症や拡張型心筋症のような、心臓の筋肉に問題があって心臓機能が低下することもあります。
これ以外にも心不全の原因はたくさんあるのですが、専門的な話になってしまいますので、この話は別の機会に話したいと思います。
今は、心不全に対する治療法がどんどん進化しています。
薬剤の進化、心臓付近に埋め込む心臓補助の機械の進歩(デバイス)、これらはペースメーカー、ICD、CRTDがそれに当たります。心臓手術も格段に発展し、開胸しなくてもすむカテーテル治療もどんどん進んでいます。ステント留置にはじまり、TAVI、Mitral Clipなど・・・・。
言いたいことは、心不全の治療がどんどん進んだことにより、患者さんの高齢化が進んでいるということです。
年々、心不全の患者さんは増え続け、その状態はもはやパンデミックといわれ、『心不全パンデミック』という言葉さえ生まれています。
心不全パンデミックの状態になると、入院医療が必要な高齢心不全患者さんがどんどん増え、病院が患者さんを受け止めきれなくなる事態、つまり入院が必要でも入院できない状態が想定されること、また医療費が莫大にかかることなど、社会的な問題が起こる可能性も考えられます。
心不全パンデミックを防ぐ上で、いちばん大切なこと、それは心不全の兆候がでたらいかに早めに対処できるか?です。心不全はある日突然心不全を起こす人もいますが、徐々に徐々に心不全の状態にゆっくり悪化していく人も大勢います。この悪化の初期サインを見抜くことができれば心不全に伴う入院を回避することが可能となります。
心不全の初期サインにはどんなものがあるでしょうか?
典型的症状の一つに息切れ、があります。
しかし、息切れと言っても心不全の初期症状のみで出るわけではなく、肺疾患の場合、または高齢の場合、体力や筋力低下の場合、などプロの目からみた鑑別診断も必要となります。
また、むくみも心不全の初期症状の一つです。
心不全が悪化してくると、全身の水分を上手に腎臓から排出できなくなってくるため、体内に水分が蓄積してきます。その水分が下肢のたまったときに下肢のむくみとなります。そして、むくみと同時に体重も増加することが多く見られますので、むくみとともに体重増加があるか、をチェックする必要があります。
そして、むくみも同様に鑑別診断が必要です。
むくみを呈する疾患には、肝臓病、腎臓病、心臓病などの内臓障害以外に、貧血や甲状腺機能異常などでもでてくることがあります。
もう一つ、欠かせないこと、それは定期的に検査を行うことです。
心不全は、息切れなどの心不全症状が出現する前に、検査上で異常が見つかることがあります。
例えば心電図で不整脈が始まった、心臓エコー検査で心臓が以前より張ってきている、血液検査で心不全を示す数字(NTProBNP)が上昇してきている、などです。特に、心不全の既往がある方は定期的なこれらのチェックが絶対に必要となってきます。
最後に、心臓のリハビリ(心臓リハビリテーション)です。
狭心症や心筋梗塞、心臓手術、心不全などの心臓病を起こした方の多くが日常生活に不安を抱えています。
どれくらいの活動をしていいのか?どれくらいの活動をするべきなのか?心臓に無理をかけすぎて心不全がおきないか?などです。
心臓リハビリテーションは、心臓に一定の無理のない負荷、運動をして心臓を鍛えていくリハビリです。
特に、心不全の再発予防に心臓リハビリテーションは絶大な効果を発揮します。
心臓リハビリテーションとは、医療スタッフが付きそう監視型リハビリテーションです。個々人に合った運動量や心拍数を見ながら、その人の運動能力や心臓能力に最適な運動を病院内で行っていくタイプのもので、患者さんも医療者に見守られながら適切な運動ができるので、安心してリハビリが行なえます。
当院では、上述したエコー検査、心電図、心不全チェックの血液検査などがすべて揃っています。
ご希望のかたには心臓リハビリテーションも提供しています。
医師は循環器専門医が複数在籍していますので、心不全に限らず、循環器疾患でご相談事があればお気軽にご来院ください。
当院は心臓血管病などの循環器疾患や高血圧、糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
在籍医師は、院長はじめ全員が循環器専門医資格を有しております。
医師、専門スキルを持った看護師(糖尿病療養指導士、抗加齢学会指導士、心臓リハビリテーション指導士)、専門エコー技師、経験豊富な医療事務の全員で、チームで患者さんを診療させていただいております。
どうぞ安心してご来院ください
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、僧帽弁閉鎖不全症という病気についてお話します。
心臓には4つの部屋があるのはご存知ですか?
右心房、右心室、左心房、左心室の4つです。
右心側は、全身を循環してきた血液が戻るところ。ここから肺に血液が送られ、酸素でいっぱいの血液に変えられます。
肺できれいになった血液は左心系に戻ってきます。その、左心室から全身に勢いよく血液が送られていきます。
左心室は心臓の4つの部屋の中で最も重要で最も大きい部屋、その部屋の入り口と出口それぞれに弁がついています。入り口にある弁が僧帽弁、出口にある弁が大動脈弁と呼ばれます。
これらの弁の具合が悪くなり、開きが悪くなると狭窄症、閉じが悪くなると閉鎖不全症と呼ばれます。
この病気は、左心室の入り口にあたる弁がしっかり閉まらずに血液が逆流してしまう状態を指します。
逆流がひどいと、その影響は肺にまで及び、息切れや動悸が出現し、進行すると心不全を引き起こします。
診察で胸の音を聞くと(聴診)、心雑音が聞かれ、胸部レントゲンでは心臓肥大が見られます。
そして、確定診断には心臓エコー(心臓超音波検査)が必須となります。
健康診断などで心雑音や心臓肥大を指摘されているかたは、心臓エコーを行わないと、僧帽弁閉鎖不全症などの弁膜症の診断はつきません。ましてや心不全も診断できません。
心臓エコー検査での診断にはしっかりしたプロの目が必要となります。
ご心配な方は、循環器専門医と心エコー専門のスタッフがいる病院・クリニックでの検査をおすすめいたします。
当院には、僧帽弁閉鎖不全症を始めとした心臓血管病、弁膜症、心不全のかたはもちろん、糖尿病のかた、動脈硬化を予防したい方、狭心症・心筋梗塞または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、「むくみ」についてのお話です。

足がむくんできたときに、どんな原因が考えられるでしょうか?コレってそもそも病気なのでしょうか?
例えば、立ち仕事が長かったときや一日中座っていたときなどに夕方むくんできた経験はありませんか?
これは、単純に下肢の運動不足に伴い、下肢の循環が悪くなっていたからで病気ではありません。
また、塩分を取りすぎると体は塩分を薄めようと水分を体内に溜め込もうとする作用が働き、結果的にむくみに繋がります。
また、高齢者などで体内のタンパク質が少ない、いわゆる栄養状態が良好でないと、血液がうすくなってしまい、同様にむくむことがあります。
このように、むくみの多くは運動不足・塩分過多などの偏食・栄養障害などで病気ではありません。
しかし、むくみの中には実際に病気を抱えている場合もあります。
代表的なものに心不全があります。心不全は、心臓のポンプ機能が低下したことで、尿量が低下してしまい、体内に水分が溜まっている状態です。
同様に、腎不全や肝不全などの内臓障害でもむくみは出現します。
また、貧血などで血液が薄くなっている場合や、甲状腺の機能が低下し全身の代謝が低下している場合もむくみの原因になります。
むくみの多くは問題ないといえるものの、一部のかたには病気が隠れていることがあります。
特に、高齢者や糖尿病や高血圧などの基礎疾患を抱えている方は、チェックする必要があると言えます。
心臓が原因でむくみが出現している場合は、しっかりと検査・治療をする必要があります。
つまりなぜ心不全を起こしたのか? 狭心症や心筋梗塞はないか? 弁膜症は? 高血圧は?
心不全は見過ごすことで、突然状態が悪くなり、最悪命に関わることもありえます。
当院では、循環器という立場からむくみの原因検索を行っています。
自分だけは大丈夫だと勝手に決めつけることだけは避けてください。
むくみが心配な方は一度ご相談くださいね。
当院は心臓血管病などの循環器疾患や糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、心不全と心臓エコー(心エコー)についてのお話です。
心不全とは、何らかの原因で心臓の機能が低下してしまい、全身に十分な血液、酸素、栄養を送れなくなっている状態です。
心不全の症状としては、息切れや強い動悸、むくみなどが典型的です。
このような心不全が疑われた場合、どんな検査が必要になるのでしょうか?
心不全をおこすと、多くの場合胸部レントゲン写真で心臓が大きくなっていたり(心肥大)や肺に水が溜まっていたり(肺うっ血)します。
しかしながら、レントゲン写真では不十分です。なぜならば、心臓が大きく写っていても心不全がない人もいますし、逆に心臓が大きく写っていなくても心不全の人が隠れているからです。
では心不全の診断や心不全の経過を把握するのに有効な検査は何でしょうか?
それが心臓エコー(心臓超音波)検査です。
心臓エコー検査では、心筋梗塞の程度などの心臓の動きが手にとるようにわかるのはもちろんのこと、弁膜症とよばれる心臓についている弁の動きもわかります。また、心臓の動きの低下に伴う肺の負担がどの程度あるか?など詳細に心臓の状態を把握できます。
時々、心臓エコーの検査なしに、胸部レントゲンや心電図だけで心不全と診断されている方をみかけます。
そういった場合、本当は心不全になっていないのに・・・というケースがあります。
もし、自分が本当に心不全になっているのかを調べるのであれば、ぜひ一度心エコーーを受けることをお勧めします。
当院は心臓血管病などの循環器疾患や糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、『大動脈弁狭窄症の治療』についておはなしします。
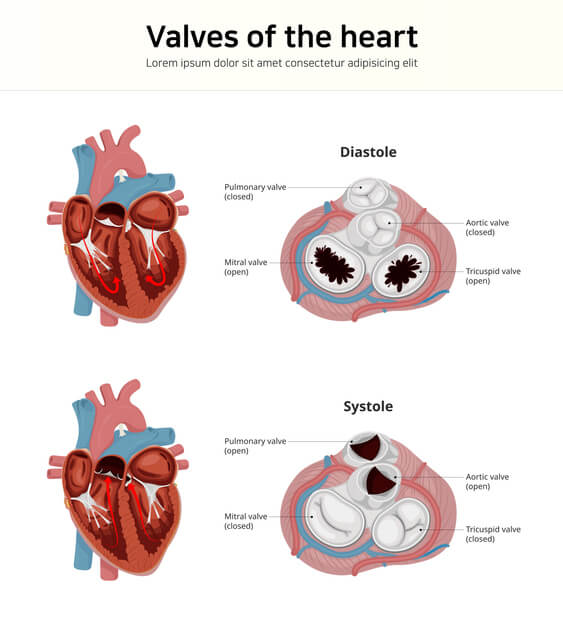
心臓にはそもそも4つの弁があります。左室側にある僧帽弁・大動脈弁と、右室側にある三尖弁・肺動脈弁です。
その中で大動脈弁は左心室の出口側にある弁となります。 大動脈弁が様々な要因で狭くなってくると大動脈弁狭窄症、弁の閉まりが悪くなってくると大動脈弁閉鎖不全症と呼ばれています。
大動脈弁狭窄症は、お薬を飲んでも狭くなった弁が広がることは残念ながらありません。
そのために、弁の狭窄が軽ければ無治療。ある程度狭くなってくると弁を取り替える手術を行わなければいけません。
では、弁を取り替える弁置換手術やTAVIをいつ行うべきか?手術を行わないで保存的に経過をみてよいのか?その判断が極めて重要になってきます。
今回、ニューイングランドジャーナル(NEJM)誌にその問題に関する論文が投稿されました。
RECOVERY試験(Randomized Comparison of Early Surgery versus Conventional Treatment in Very Severe Aortic Stenosis trial)という試験で、症状がない無症候性重症大動脈弁狭窄症に対して早期に手術をするのと、症状がないので保存的に経過を見るのとどちらが予後が良いか?という試験です。
対象は、無症候性の超重症大動脈弁狭窄症(大動脈弁口面積≦0.75cm2で、大動脈弁血流速度≧4.5m/秒または平均圧較差≧50mmHgのいずれか)の患者さん145人。
結果として、症状がなくても大動脈弁狭窄を早期に手術をしたほうが、長い目で見たときに死亡率が低下したとのことでした。
大動脈弁狭窄性は、なかなか症状が出づらい病気で、症状がでたときにはかなり心機能が低下してしまっていることがあります。
大動脈弁狭窄症がみつかったら、定期的に心エコー検査でチェックし、一度病態が悪化したら躊躇せずに治療を行うことが大切です。
当院は心臓血管病などの循環器疾患や糖尿病などの生活習慣病に力を入れています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
こんにちは。すぎおかクリニック院長、杉岡です。
今日は、人工弁と弁膜症についてお話します。
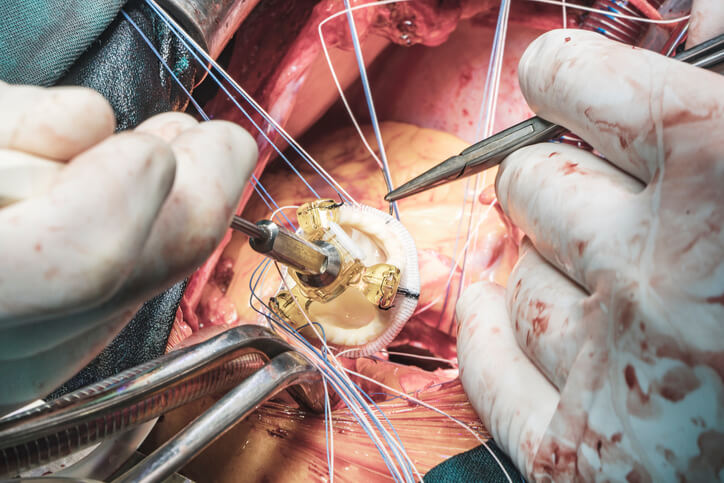
弁膜症とは、心臓に4つある弁の具合が悪くなる病気です。心臓の入り口や出口にある弁が狭くなったり(狭窄症)、閉じが悪くなったり(閉鎖不全症)することが原因で、心臓がポンプの機能を十分に果たせなくなり、病状が悪化するとむくみや動悸、息切れが出現。心不全や不整脈などに進展することもあります。
弁膜症は軽度であれば、薬物療法でコントロールできますが、弁膜症が重症化すると手術で弁を交換する必要が出てきます。最近は、カテーテル的治療(TAVI、Mitral Clip)もできるようになってきていますが、まだまだ一般的にはなっていません。
人工弁は大きく2つに別れます。機械弁と生体弁です。
機械弁はカーボンやチタンで作られているもので、非常に長持ちします。しかし、弁に血栓という血の塊がつかないように抗凝固剤であるワーファリンを内服し続けなければいけません。
一方、生体弁は牛や豚の心膜から作られており、ワーファリンを内服する必要がありません。しかし、機械弁に比べ耐用年数が短くなってしまうのが欠点です。
機械弁ではワーファリンの服用コントロールがとても大事です。ワーファリンが十分に効いていないと血栓弁を形成してしまいます。すると弁が開放制限をうけ、心不全を合併したり、命を落としてしまうこともあります。逆にワーファリンが効きすぎると出血しやすい状況になってしまいます。
そのため、ワーファリンコントロールは循環器専門医の指示の下、しっかり内服量を調節する必要があります。
人工弁の管理はワーファリンのコントロールだけではありません。
定期的に十分な技術を持った専門技師による心エコー検査が必須です。たまに、何年も心エコーを受けていない弁置換手術後の患者さんに遭遇しますが、ある意味論外と言えます。
人工弁は、弁が感染したり、縫合部から血液が逆流したりなどの弁不全を引き起こすことがあります。
また、弁置換術を施行した人はもともとの心機能が悪く、心不全を起こしやすくなっています。
人工弁を入れたからあとはもう大丈夫、というわけでもないわけです。
当院は心臓血管病などの循環器疾患や糖尿病などの生活習慣病に力を入れています。
循環器専門医2名と、全員が循環器の経験豊富な看護師、一流の心エコーのスキルを持った検査技師2名で十分な診療体制をとっています。
動脈硬化を予防したい方、または心臓病を発症したあとの再発予防のかたなどが船橋市、鎌ケ谷市、習志野市,、市川市、千葉市を始め多くの方に来院頂いています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
こんにちは。すぎおかクリニック院長、杉岡です。
今日のテーマは『三尖弁閉鎖不全症』です。
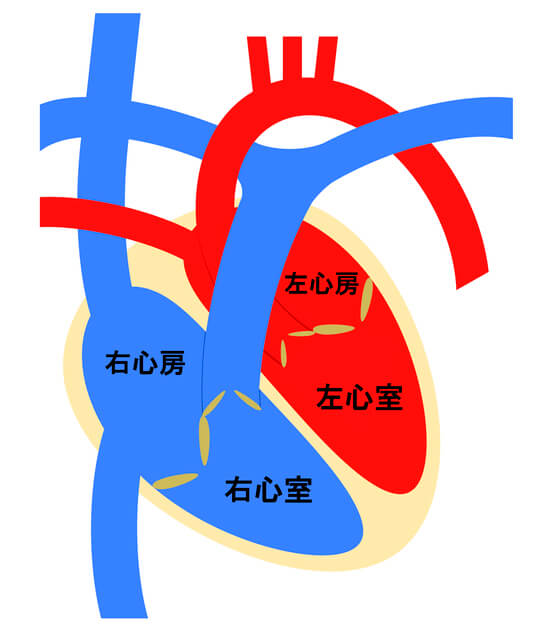
心臓には閉じたり開いたりする弁が4つあります。僧帽弁、大動脈弁、肺動脈弁、そして三尖弁です。
心臓から全身に血液を送り出す部屋(左心室)に関係した弁が僧帽弁と大動脈弁。
一方で、心臓の右側にあって全身から帰ってくる血液をうけとめ、肺に血液を送り出す部屋(右心室)に関係した弁が三尖弁と肺動脈弁です。
心臓で最も大事な部屋は左心室です。ですから、弁膜症で問題とされるのは殆どの場合、僧帽弁と大動脈弁ということになります。
三尖弁閉鎖不全症は、実はかなり多くの人でみられます。三尖弁閉鎖不全が重症化する場合は、例えば慢性閉塞性肺疾患(COPD)などを原因とする肺高血圧という肺の病気があり、右心室から肺へ血液を送りづらくなっている場合があります。
この場合、右心室がパンパンに張ってきます。そして全身から帰ってくる血液が帰りづらい状態になります。すると全身のむくみや強い息切れ、肺に水が溜まってきたり(胸水)します。
また、過去に結核などを患った場合、心臓の周りの心外膜という膜が固くなり、心臓が広がりづらくなります。これを収縮性心膜炎と呼び、高齢者に見られます。この状態になると同様に全身からの血液が戻りにくくなり、強い全身のむくみや強い息切れ、胸水貯留となります。之を心不全といいます。
こういった状態になりはじめて治療の対象になります。ほとんどの三尖弁閉鎖不全は心臓エコー検査などでたまたま発見されることが多く、無症状です。その場合は全く心配なく、ましてや薬を飲んだり、生活制限や運動制限なども必要ありません。
もし、あなたやご家族の方が三尖弁閉鎖不全症を指摘され、ご心配であれば是非一度ご相談にいらしてくださいね。
当院では循環器の病気、心臓の病気、糖尿病に特に力を入れています。2名の循環器の専門医と心エコーに卓越した技師、循環器の救急病院でトレーニングを積んだ看護師が在籍しています。
地元船橋の大穴北小学校第一回卒業生です
大穴中学校、県立千葉高校卒業
平成3年千葉大学医学部卒業
平成6年より2年間船橋市立医療センター勤務
平成8年 倉敷中央病院で循環器の専門トレーニング
平成9年より平成26年3月まで船橋市立医療センター心血管センター循環器内科副部長として勤務
平成26年5月すぎおかクリニック開院
<取得資格>
医学博士、日本内科学会認定医、日本循環器学会専門医、日本心血管インターベンション治療学会専門医、抗加齢医学会専門医、日本医師会認定健康スポーツ医など
すぎおかクリニックは、おかげさまで船橋市にとどまらず、鎌ケ谷市、習志野市、市川市などからも多くの患者さんにご来院いただいております。
今年、東京情報大学の非常勤講師に任命されました。

昨日、その一環として東京情報大学の看護学部の学生向けに講義を行ってきました。
講義のテーマは、循環器疾患の弁膜症と大動脈疾患です。
未来の看護師さん達の新鮮で、満ち溢れたパワーに逆にこちらが刺激を受けました。
みなさん、頑張ってくださいね
こんにちは。すぎおかクリニック院長、杉岡です。
みなさんは、心臓のエコー検査(超音波)検査をうけたことはありますか?
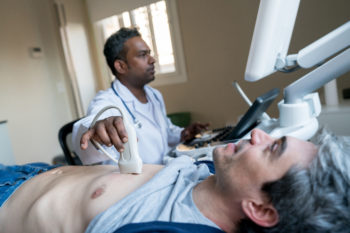
健康診断などで心電図や胸のレントゲン、また人間ドッグで腹部の超音波検査を受けた方は多いかもしれません。
しかし、実際のところ、心臓エコー検査を受けたことがない方は非常に多いのが現状です。
心臓エコー検査では本当に多くのことがわかります。
心臓の動きが正常か?これによって心不全などを起こすリスクが予測できます。
弁膜症はないか? 心臓の血流を一定に保つ弁の動きに問題がないかわかります。
心筋梗塞を起こしていないか?心臓肥大はないか? 心臓内に血栓はないか?
心臓に穴が開いてないか?(先天的に心臓の隔壁に穴が開いている人がいます)
心臓に菌が付着していないか? などなど。
これらは、胸の症状の有無にかかわらずみられることが多いです。
もし自分に何の胸の症状がないとしても、定期的な心臓エコー検査を是非受けることをお勧めします。
高血圧、高脂血症、糖尿病、肥満など動脈硬化の因子を持っている人
家族に心臓病は脳卒中などの病気を持っている方がいる人
動悸、息切れ、胸部不快などの症状がある人
50歳以上の人
健康診断で病気を見つけ出す作業はとても大切です。自分の健康を省みる時間を是非とってくださいね。
当院に通院されている方は、もちろん定期的なエコー検査を専門のエコー検査技師の手で受けて頂いています。